医療DXを成功に導く:ソリューション統合のベストプラクティス
運用を最適化するソリューション統合の進め方
日常の健康診断から緊急対応まで、ヘルスケアの世界は「助けを必要とする人を支える」ために成り立っています。では、その業界自体が助けを必要とする状況に陥ったとき、どうなるのでしょうか。
長年にわたり、医療提供者や病院は、限られたリソースでより多くのことをこなすというプレッシャーにさらされてきました。その結果、最前線の医療従事者、サポートスタッフ、設備などに大きな負担がかかっています。そして今、医療スタッフの「燃え尽き(バーンアウト)」は、もはや一種の「流行病」のようになりつつあります。Kaiser Family Foundationが2021年に実施した調査では、新型コロナウィルスのパンデミック時に最前線で働いた医療従事者の55%がバーンアウトを感じ、49%が不安を感じている ことが明らかになりました。
医療業界は、前例のない労働力不足にも直面しています。過去2年間で医療従事者の 約20%が職を離れ、その中には看護師の30%も含まれています。さらに2022年最初の数か月だけで170万人の医療従事者が仕事を辞めたと報告されています。
調査によると、医療サービスの需要は今後も労働市場の供給を上回り続けると予測されています。2021年から2026年の間に90万人以上の正看護師が恒久的に離職すると見込まれており、その結果、29州で人手不足が発生し、需要と供給の間に大きなギャップが生じるとされています。
過重負担に陥った医療施設では、提供できるケアの質が低下し、スタッフの燃え尽き症候群や医療従事者の不足といった影響が公衆衛生のあらゆる側面に波及します。これらの課題は、その結果として生じる問題、患者体験の悪化、臨床スタッフへのさらなる負担、ミスやコミュニケーション不全のリスク増大によって、いっそう解決が難しくなっています。このように多くのものが懸かっている状況下では、医療管理者が進路修正の役割を担うことになります。では、彼らはどこに助けを求めればよいのでしょうか。
デジタルトランスフォーメーション(DX)は、医療機関が効率性と強靭性を維持するための鍵となります。多くの組織では、すでに患者記録や人員配置の管理にデジタルツールを使用していますが、データや事務ワークフローを完全にエンドツーエンドでデジタル化するには、これらのツールを統合する包括的なプラットフォームが必要です。こうした包括的なテクノロジーソリューションにより、コラボレーション、コミュニケーション、自動化が促進され、スタッフとリソースの最大活用が可能になります。その結果、患者ケアの質が向上し、スタッフの定着率にも良い影響をもたらします。
この先の章では、ヘルスケア分野のテクノロジーが、業務ワークフローの改善、タスクの自動化、情報の一元化にどのように貢献できるのかを詳しく解説します。さらに、各種ソリューションを評価する際のポイント、そして最終的に、エンドツーエンドのツールキットを構築するための方法について取り上げます。
ヘルスケアにテクノロジーが必要な理由
未来の医療テクノロジーはすでに身近な存在となり、ケアやマネジメントをシンプルにする新しいソリューションが次々と登場しています。その選択肢が増えている今こそ、医療機関には最適な購買判断を行うための、計画的なデジタル化戦略が欠かせません。新しい製品やトレンドに反応するだけの導入では、かえって業務が複雑化し、現場やIT部門への負担を増やしてしまう可能性があります。計画性のない投資は、テクノロジーが本来もたらすべき成果を十分に発揮できない要因にもなりかねません。
だからこそ、自組織がテクノロジーツールキットを構築することで何を得られるのかを明確に理解しておく必要があります。DX(デジタルトランスフォーメーション)戦略は、患者・医療提供者・従業員への影響、そして最適化された業務プロセスが収益に与える効果を測定できる具体的な目標に基づくべきです。
医療分野でテクノロジーに投資することによる主なメリットを紹介します。

生産性の向上
患者数の増加と医療費の高騰は、近年、より高い生産性を医療機関に求めています。これは、質の高いケアを維持しながら、1日に対応する患者数をより増やさなければならないというプレッシャーを意味します。この理想を実現する最も効果的な方法の一つが、テクノロジーによる業務フローと事務作業の効率化です。
電子カルテ(EHR)を導入した医療機関は、次のようなさまざまなメリットを報告しています。
利害関係者を調査し、技術格差と機会を特定する
- 予約、経過記録、診療報酬、保険請求を連携させる統合スケジュールシステムにより、診療所全体の運営管理が向上
- カルテ(記録)管理の一元化による業務効率の向上
- 臨床医・検査機関・保険プラン担当者とのコミュニケーション改善により、
- 患者データへのオンラインアクセス
- 電子メッセージの追跡機能
- 診断画像・検査をデジタルで指示し、結果もデジタルで確認
- 公衆衛生システムや登録データベースと連携
医療従事者の負担を軽減
患者対応、記録の更新、その他の業務フローを頻繁に切り替えることは、医療従事者にとって大きな負担となります。そこに患者数の増加や、より迅速な対応が求められる環境が加われば、通常業務の範囲を超える負荷となり、燃え尽き症候群(バーンアウト)を招く要因となりかねません。
医療提供者向けテクノロジーは、記録管理における煩雑な作業の多くを自動化できるため、臨床医は患者ケアに集中し続けることができます。一方、管理面では、スタッフのスケジューリングプロセスを見直すことで、医療従事者が休息時間を最適化し、より高い持久力を保てるようになります。米国国立医学図書館(National Library of Medicine)の報告によると、医師の時間の最大16%が、自動化可能な単純で退屈な事務作業に費やされているとされています。このことから、DX(デジタルトランスフォーメーション)が医療現場の燃え尽き症候群(バーンアウト)対策においてどれほど重要かが明らかです。
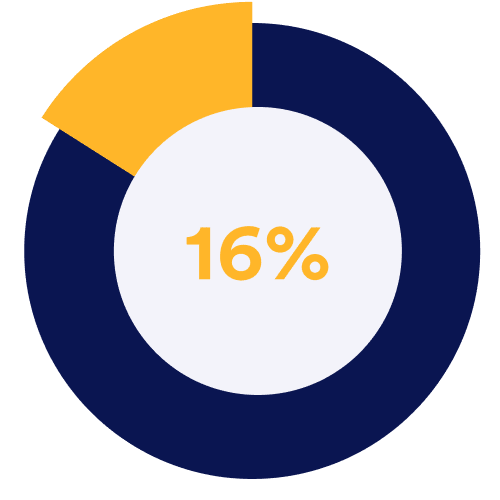
医師の業務時間のうち16%は、本来なら簡単に自動化できる煩雑な事務作業に費やされています。
事務コストの適正管理
米国の医療制度では、患者1人あたり年間平均2,500 USドルの事務関連コストが発生しており、これは国全体の医療費の34%以上を占めています。
管理業務には、経理、スケジューリング、保険請求の処理など、円滑な運営を支える裏方の作業が含まれます。これらの多くは自動化によってコストを削減できる可能性があります。実際、McKinseyによると、デジタルヘルスソリューションを導入することで、現在の医療機関の管理コストを10〜15%削減できると示唆されています。
米国の医療制度では、患者一人あたり年間平均2,500USドルの事務コストが発生しています。
出典:Annals
患者体験の向上
医療向けの新しいテクノロジーは、管理部門での導入だけであっても、患者全体の体験を間接的に向上させます。デジタルチェックインツールを使えば、1 回の予約あたり平均15分の時間を節約でき、来院から退院までがスムーズになります。さらに遠隔医療(テレヘルス)技術と組み合わせれば、患者は 1 日あたり平均100分の時間を節約できるとされています。
患者が求めるテレヘルス体験を提供するためには、医療分野における高度な管理テクノロジーが必要です。米国疾病予防管理センター(CDC)によると、2020年3月最終週の遠隔診療(テレヘルス)による受診件数は、2019年の同週と比較して154%増加しました。また、2021年にメモリアル・スローン・ケタリングがんセンターが実施した、テクノロジーと患者体験に関する調査では、患者の45%が対面診療よりもテレヘルス診療を好むと回答しています。一方で、対面診療を最優先すると回答した患者は34%にとどまりました。
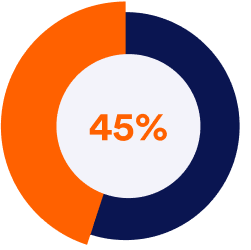
患者のうち 45%が、対面での診察よりもオンライン診療(遠隔診療)を好むようになっています。
ケアの質と成果の向上
2021年、McKinseyの研究者は医療テクノロジーに関する 500件以上の研究をレビューし、その80%の論文で、デジタルヘルス技術の活用によって患者の治療成果が向上していることが示されました。特に、慢性疾患の管理において顕著な改善が見られています。医療提供者自身も、臨床面および事務面の両方における医療テクノロジーが患者に与える影響を理解しています。McKinsey による追加調査では、医療従事者の61%が、患者の健康状態の改善をデジタルヘルスソリューション導入の最大の動機として挙げていることが明らかになりました。

ヘルスケア業界に必要なテクノロジーツールキット
最新のヘルスケアテクノロジーは、医療業務のあらゆる側面をデジタル化し、ワークフローを効率化して生産性を高めることができます。しかし最大限の成果を得るためには、単体のSaaSとして提供されているテクノロジーが多い現状においても、エンドツーエンドで機能するという視点で検討することが重要です。
効果的なヘルスケアテクノロジーのツールキットとは、互いに連携し、スムーズで自動化されたワークフローを実現できるソリューションの組み合わせで構成されます。あるソリューションは事務スタッフを支援し、別のソリューションは患者体験を向上させ、コミュニケーションを効率化し、あるいは全体的なデータ管理を円滑にします。最大の課題は、これらを一つの統合されたエコシステムとして機能させることです。ソリューションを機能ごとにカテゴリー分けすることで、ツールキットに抜け漏れが生じないようにできます。
成果を最大化するためには、医療テクノロジーの多くがスタンドアロン型のSaaSとして提供されている場合でも、組織はエンドツーエンドの機能性を前提に考える必要があります。
以下では、それぞれのカテゴリーの概要と、求められる主な機能についてご紹介します。
事務業務ツール
医療向けの管理系テクノロジーは、病院、クリニック、その他の医療機関の日々の運営を効率化します。そのためのソリューションには、次のような機能が求められます。
- 電子カルテ(電子健康記録)システム。EHR(電子健康記録)システムは患者のカルテをデジタル化し、管理を容易にします。医療提供者は紙や物理的な保管スペースを使わずに、カルテの閲覧・更新や他の医療機関とのデータ共有を簡単に行うことができます。課題となるのは、自身のツールキットに最適なシステムを選ぶ(あるいは構築する)ことです。
- 診療所管理システム。その名のとおり、診療所運営の中核となる日々の業務を管理するダッシュボードとして機能するソフトウェアです。このプラットフォームは、EHR(電子健康記録)システム、サードパーティのスケジューリングツール、患者登録システムと連携できるほか、これらの機能をすべて自ら備えている場合もあります。
- 請求管理。医療管理者のニーズに合わせて設計された専用ソフトウェアは、保険請求と患者への請求処理の両方を支援します。さらに、EHR(電子健康記録)システムと連携できる請求ソリューションを選択することで、治療内容と請求内容の不整合を防ぎ、ワークフローを一層効率化できます。
- 医療機器計画。この専門ソフトウェアは、医療オフィスの設備配置、資本機器の選定と総保有コスト(TCO)の算出、医療用品の調達といったプロセスを自動化します。ユーザーは、患者の診察室などの空間を簡単にマッピングして、選んだ製品が適切に配置できるかどうかを確認できます。また、多くのプラットフォームは外部の製品カタログと連携しており、発注作業を効率化できます。
- マーケティング管理このカテゴリのソフトウェアには、幅広いツールが含まれます。連絡先リストの管理やニュースレター作成を行うメールマーケティングプラットフォーム、デジタルコンテンツの作成と配信を支援するブログ/パブリッシングツール、投稿の作成やスケジュール管理を行うSNS管理プラットフォームなどが該当します。
- ワークフローとプロジェクト管理生産性向上やタスク管理のためのソフトウェアは、現代のあらゆる職場に欠かせない存在となっており、医療機関のニーズに特化して設計されたプラットフォームも多数登場しています。これらのツールは、診療支援システム(PMS)では管理しきれない日々の業務や特別プロジェクトなどの進捗を追跡する上で、非常に重要な役割を果たします。
- セキュリティ、コンプライアンス、データプライバシー。デジタル経済において、顧客や患者の情報を保護するにはデータ暗号化ツールが欠かせません。医療向けテクノロジーは、常にHIPAAに準拠したソリューションを念頭に設計されるべきです。しかし、医療業界向けに設計されていないソフトウェアを利用したい場合は、データの暗号化、アクセス権限管理、その他のデータセキュリティ要件に対応するための特別なツールが必要となります。このような不必要な複雑さを避けるためには、HIPAAコンプライアンスの運用をサポートする機能を備えたソフトウェアのみを選択することが最善です。
分析ツール
医療分野における新しいテクノロジーの大きな利点のひとつは、業務プロセスや患者から得られるデータ収集の精度が向上することです。分析ツールを活用することで、医療機関は収集したあらゆる情報を最大限に活用できるようになります。技術ツールキットに加えるべき分析ツールとして、次のようなものが考えられます。
- 地域集団の健康管理。人口健康管理ツールは、患者の治療成果や医療従事者と患者の関係を強化するために使用されます。これらのツールは EHR(電子健康記録)システムと連携し、患者記録を分析して実行可能なインサイトを導き出します。長期的に収集された患者データに基づいて、心疾患、糖尿病、その他の病気のリスク要因を特定し、医師に通知して適切な治療計画を立てるよう促すことができます。
- カスタマーデータ管理(CDM)と顧客関係管理(CRM)患者中心のデータベースソフトウェアは、患者の行動を追跡し、エンゲージメント向上のための機会を見つけるために使用されます。これらのプラットフォームは、マーケティング活動と併用されることが多くあります。たとえば、病院が臨床試験への参加を予定している場合、管理者はCRMを使って候補となる患者を特定し、参加募集のために連絡を取ることができます。
コミュニケーションツール
医療現場における新しいテクノロジーは、医療従事者と患者、さらに管理部門とスタッフ間のコミュニケーションにおいて不可欠です。医療機関が導入すべき「テクノロジーツールキット」には、これらそれぞれの対象に適したコミュニケーションプラットフォームが必要です:
- 患者とのコミュニケーションこのカテゴリのプラットフォームには、アプリだけでなく、暗号化されたSMS通知システムも含まれます。アプリを利用することで、医療提供者は患者へのメッセージ送信、ケア指示の提供、問い合わせへの対応が可能になります。こうした個別性の高いコミュニケーションは、服薬や回復プロセスの遵守、さらには患者の継続受診にも寄与します。また、SMSプラットフォームでは、管理スタッフが自動で予約リマインダーや各種通知を患者へ送信できます。
- チームコミュニケーション。これらのソリューションは、管理担当者とケアチームの間のワークフローをシームレスにし、より効率的なケアの調整を支援します。シンプルな社内メッセージプラットフォームのようなものから、ワークフロー管理と統合し、メッセージを実際のアクションアイテムに変換できる高度なツールまで、さまざまな形態があります。
- 遠隔医療サービス。ビデオ会議システムを活用することで、医療提供者と患者がHIPAAコンプライアンスに準拠したオンライン診療を行うことができます。ここ数年で利用が広がり、患者の利便性が高いことから、多くの医療機関で欠かせないサービスとなりつつあります。
臨床向けツール
ヘルスケア向けテクノロジーは、患者と医療提供者の関わり方そのものを形づくります。以下の臨床向けソリューションを、テクノロジーツールキットに加える選択肢としてご検討ください。
- オーダーおよび納品管理ソフトウェア。これらのプラットフォームは、処方指示、検査のオーダー、結果の取得といった一連のプロセスを自動化します。単体のソリューションとして利用できるものもあれば、EHR(電子健康記録)システムと連携して使用できるものもあります。
- 相互運用性ツール。医療情報の可搬性(ポータビリティ)は、治療の継続性を維持し、誤解や情報の抜け漏れを防ぐうえで極めて重要です。医療提供者は、組織内外の関係者と患者情報を共有したり、アクセスしたりできる必要があります。相互運用性ツールとは、医療提供者がこの情報共有を円滑に行えるようにする、システム・アプリ・その他のデジタルプラットフォームを指します。
- 患者入力型医療データアプリ。スマートフォンアプリやオンラインポータルとして提供されることが多く、患者自身が症状、服薬状況、その他の重要な情報を記録できるプラットフォームです。これにより、医療従事者は診断や治療の判断を支援するデータを取得できます。こうしたツールは、初診時の問診や情報収集だけでなく、慢性疾患の継続的な治療や管理の場面でも活用されています。
- 紹介・引継ぎポータル。いまでも、患者を他の医療機関へ紹介する際に紙のフォームを使用している組織は少なくありません。紹介専用ポータルを活用すれば、このプロセスをデジタル化し、紙を使わずにスムーズにケアを引き継ぐことができます。
医療テクノロジー選定で重視すべきポイント
前のセクションで紹介した各テクノロジーカテゴリーには、選択肢となるソリューションが数多く存在します。そこで、検討する際に注目すべき主なポイントを以下にまとめました。
HIPAAコンプライアンス機能
HIPAAコンプライアンス違反は、医療管理者が直面する最大級のリスクのひとつです。2009年以降、4,419件以上の違反が報告されており、その年間件数は着実に増加しています。2009年にはわずか18 件だったのに対し、2021 年には714 件にまで増えています。新しいテクノロジーソリューションは、法律に従ってデータを保存・送信しない限り、新たな責任リスク を生むことになります。そのため、HIPAAのデータ保護および保存要件を満たすために、堅牢なセキュリティ機能を備えたソリューションを選ぶことが重要です。HIPAA に準拠した独自の技術環境を構築するために追加のデータセキュリティツールへ投資するのは、市販の既存ソリューションを利用する場合と比べて、はるかに多くのコストと手間がかかります。
HIPAAコンプライアンス違反による情報漏えいは、医療機関の管理者にとって最大級のリスクの一つです。2009年以降、4,419件を超える違反が報告されています。
データセキュリティ
オンライン技術の利便性と効率性には、追加のセキュリティリスクが伴います。一度データをデジタル化しオンラインで送信すると、その情報はハッカーの攻撃にさらされる可能性が生じます。組織が実務やテクノロジー面で 完全にHIPAAコンプライアンスに準拠していたとしても、個人の健康情報が漏えいした場合、そのセキュリティ侵害について責任を負うことになります。
2022年、オクラホマ州立大学(Oklahoma State University)のヘルスサービスセンターは、ハッカーが引き起こしたHIPAAコンプライアンス違反により、米国保健福祉省(HHS)に 87万5,000USドルの損害賠償金 を支払うよう命じられました。OSUの職員は 2017年11月、許可されていない第三者が大学のサーバーにマルウェアをアップロードし、患者の氏名、メディケイド番号、治療情報を含むファイルにアクセスしていたことを発見しました。さらなる調査により、この第三者は2016年9月にはすでに これらのファイルにアクセスしていたことが判明しました。
2022年、オクラホマ州立大学の健康サービスセンターは、ハッカーによって引き起こされた HIPAAコンプライアンス違反により、米国保健福祉省に 87万5,000 USドルの賠償金支払いを命じられました。
このような事例が示しているのは、医療テクノロジーが HIPAAプロトコルに準拠しているだけでは十分ではないということです。保護対象情報への不正アクセスを防ぐためには、最新のセキュリティ対策を組み込む必要があります。たとえば、複数のアイデンティティプロバイダーを同時に利用して認証を行えるMulti SSOのようなシングルサインオン(SSO)プロトコルは、ハッカーに狙われやすい脆弱性の多くを解消するのに役立ちます。さらに、SOC2ガイドラインへの準拠はHIPAA対応ソリューションを強化し、追加のセキュリティ層を提供します。
使いやすい
新しいテクノロジーを導入する際には、現場が使いこなせるようになるまでの「定着」が必ず課題になります。すでに負担が大きい医療従事者に対して、新しいソフトウェアやアプリの操作を習得させることは、さらなるストレスを生む可能性があります。そのため、導入するソリューションは、できる限り直感的で使いやすいものである必要があります。
高度なカスタマイズを必要とするソリューションは、貴重なITリソースを消費するだけでなく、スタッフが操作を習得するまで時間を要します。さらに、カスタムコードのソフトウェアは不具合が発生するリスクが高く、その修正にIT部門の対応が必要になる場合があります。
医療向けのローコード/ノーコード技術は、ほぼ設定不要で利用開始でき、大規模なIT支援を必要としません。多くのプラットフォームには、操作方法や機能を解説するチュートリアルが組み込まれており、ユーザーがスムーズに習得できる工夫が施されています。
ローコード/ノーコードの医療向けテクノロジーは、大規模なITサポートなしで、導入直後からすぐに使い始められます。
統合を前提に設計
医療業界向けのテクノロジーソリューションは、前述のカテゴリのいくつかに対応する設計が進んでいます。しかし多くは、予約管理プラットフォームのような単体機能や、請求・支払いといった特定機能を担うソリューションにとどまっています。効果的なテクノロジーエコシステムを構築するには、これらが他のツールと容易に連携できる必要があります。
拡張性がある
効果的なヘルスケアテクノロジーのツールキットは、導入が容易であると同時に、変化するニーズや規制に合わせて柔軟に拡張できることが重要です。そのためには、継続的なアップデートと専任の製品サポートを提供する開発者によるソリューションを選ぶことがポイントになります。特に、サブスクリプション型やライセンス型のノーコードソリューションを提供する開発者は、機能面やユーザー体験を絶えず改善することに注力しており、将来にわたって使い続けられる「将来性のある」テクノロジーツールキットを構築するうえで最適です。
効果的なヘルスケアテクノロジーのツールキットは、導入が簡単であるだけでなく、変化するニーズや規制に合わせて柔軟に拡張できるものでなければなりません。
モバイル対応
現在、患者は診療予約の受付や登録など、患者向けの各種ワークフローにおいて、モバイルアプリを通じて医療提供者とやり取りすることが一般的になっています。医療提供者側も、院内コミュニケーションにおいて同様にモバイルからのアクセスができることで大きな利便性を得られます。すべてのソリューションがスマートフォン対応である必要はありませんが、選定時に考慮すべき有用な機能であることは間違いありません。
現行および将来の医療テクノロジーを評価する方法
最初からすべてを作り直すのではなく、現在使用しているツールを評価し、継続すべきものを見極めましょう。変更点を最小限にすることで、時間とコストを削減でき、さらに従業員の負担も軽減できます。その一方で、既存のソリューションを見直すことは、「何がまだ不足しているのか」を明確にするためにも有効です。以下は、テクノロジー監査を行う方法です。
既存のテクノロジーツールキットを評価する4つのステップ
- ステークホルダー委員会の設置
- フィードバックの収集
- パフォーマンス指標とコストを分析
- 新しいプラットフォームを調査
ステークホルダー委員会の設置
各部署にはそれぞれ異なるテクノロジーのニーズがあるため、それらに確実に対応する最も効果的な方法は、監査プロセスに直接参加してもらうことです。各部署のリーダーと技術担当者で構成される委員会を設置しましょう。さらに、過去にテクノロジー導入に携わったステークホルダーや、今後の大きなシステム変更によって影響を受ける新しいステークホルダーも含めるべきです。実際にツールを使用する医療従事者やその他の従業員を忘れずに参加させてください。
まず、各メンバーに実施戦略と達成したい目標を共有しましょう。部署ごとの課題や機会を最も理解しているのは現場のメンバーです。その視点から、デジタル戦略が優先すべき目標について新たな示唆が得られる可能性があります。また、委員会の各ステークホルダーは、自分の組織内で追加の意見を求められるキーパーソンや専門家を特定しておく必要があります。
フィードバックの収集
各部署が使用しているテクノロジーについて、機能、コスト、連携などを含めた詳細な概要を収集してください。定量データだけでなく、従業員にとってそれぞれのツールがどれだけ役立っているかを判断するため、定性的な情報も集める必要があります。
各部署のステークホルダーに、それぞれのテクノロジーソリューションについて調査を実施してもらいましょう。以下のような質問に答える必要があります。
- このソリューションは部署のニーズにどの程度合致していますか?
- 従業員にとって使いやすいと感じますか?それとも難しいと感じますか?
- このソリューションに欠けている重要な機能は何ですか?
- 従業員は、代わりにどのソリューションを使いたいと考えていますか?
月額のサブスクリプションやソフトウェア購入費といった固定費だけでなく、総保有コスト(TCO)も考慮しましょう。業務効率や患者の流れへの影響、複数のプラットフォーム統合によるコスト削減効果なども重要な判断材料です。
パフォーマンス指標とコストの分析
各ツールに関する情報を収集したら、そのパフォーマンスをベンチマークすることが不可欠です。月額サブスクリプションの固定費やソフトウェア購入費といった直接的なコストに加えて、総保有コスト(TCO)を算出するようにしましょう。さらに、業務効率や患者の流れ(患者導線)への影響、複数のプラットフォームを統合することでコスト削減につながるかどうかなど、追加の指標も検討する必要があります。
新しいプラットフォームを調査
各ソリューションがどの程度機能しているのか、そしてどのニーズがまだ満たされていないのかを明確にできれば、いよいよ次の候補を探し始める準備が整います。 既存のどのソリューションを置き換えるのか、新しく導入するツールに必要となる具体的な要件は何かを整理しましょう。さらに、現在使用しているソリューションのコストやパフォーマンス指標を活用することで、調査対象の製品に対して適切なベンチマークを設定できます。
市場の選定を進める際には、各プラットフォーム同士の互換性や、どれだけスムーズに連携できるかを常に意識して確認することが重要です。目指すべきなのは、できる限り摩擦の少ない、統合されたツールキットを構築することです。

医療DXを加速させるテクノロジー基盤の整備
ヘルスケア分野におけるデジタル化は、ツールを導入したら終わりではありません。ソフトウェアの機能が進化し、組織のニーズも変化していく中で、継続的な改善と運用が不可欠です。テクノロジーが業務のあらゆる場面に深く組み込まれていくほど、ツールの更新は、採用や予算といった経営レベルの判断と同じくらい大きな影響を与えるようになります。
より優れたツールキットを構築するために、以下のプロセスに従いましょう。
複数のツールを、基盤となる一つのソリューションに統合
デジタル化によって業務量や手作業が自然と減る一方で、患者対応の中で複数のソリューションを切り替えて使うことは、長期的にはスタッフの負担や疲労につながります。そのため、個別に存在する単独ソリューションをひとつの多機能な基盤ソリューションへ集約し、ユーザー体験を向上させることが重要です。医療従事者が扱うプラットフォームの数を減らすことで、ワークフロー全体の摩擦が少なくなり、貴重な認知的リソース(集中力や判断力)を守ることができます。
複数の単独ツールをひとつの多機能ソリューションに統合し、ユーザー体験を向上させることが重要です。医療従事者が扱うプラットフォーム数を減らすことで、ワークフローの摩擦が軽減され、精神的な負担も大幅に軽減されます。
市場を調査し、単機能アプリや個別ツールのいくつかを置き換えられるエンドツーエンドのソリューションがあるかを検討しましょう。できるだけ多くの業務を一つのソリューションに集約することで、プロセスの簡素化、共同作業の促進、重複作業の削減、コスト管理につながります。
ベンダー側のアップグレードだけに依存してはいけません。DX(デジタルトランスフォーメーション)委員会とともに、技術の定期的なレビューを実施し、現在のパフォーマンス、変化するニーズ、市場に登場した新しいソリューションを評価しましょう。最新の技術進歩を確認し、従業員の定着率や業務効率を損なう可能性のある問題がないかを見極め、早急に対処することが重要です。
この機会を活かして、基盤となるソリューションを中心にツールキット全体の一体化をさらに進めましょう。また、定期的な見直しの際には、前回実施した改善の効果も必ず測定してください。
新たな業績目標の設定
最新のヘルスケアテクノロジーの多くには、パフォーマンス指標を追跡できるモニタリング機能が標準搭載されています。ツールキットを構築したら、まず現在のパフォーマンスをベンチマークし、今後のアップデートによる価値を比較できるようにしておきましょう。複数のソリューション間のワークフローが洗練され、従業員がツールの使い方に慣れてくると、さらに改善すべき場所が明確に見えてきます。
たとえば、請求処理のサイクルを短縮したい、患者一人あたりの滞在時間を減らしたいといったニーズがあるかもしれません。まずは現実的な目標を設定し、現在のプロセスを見直し、どのようなテクノロジーの改善が達成に寄与するのかを確認しましょう。場合によっては、単なるテクノロジーのアップグレードにとどまらず、業務運用そのものの見直しが必要になることもあります。
ユーザーからのフィードバックを継続的に収集
定期的な見直しのタイミングでも、継続的なプロセスとしてでも、ステークホルダーはテクノロジーツールキットの現状について、ユーザーからのフィードバックを集め続ける必要があります。特定のプラットフォームの使い勝手について複数のユーザーから不満の声が上がっていたり、現在の構成ではニーズを満たせていなかったりする場合、DX(デジタルトランスフォーメーション)委員会が協力して解決策を検討します。こうしたフィードバックは、リソースが過剰に分散するのを防ぐためにも、定期的な見直しサイクルの中で反映していくことが重要です。
デジタルソリューションの最優先事項は、提供者と患者の双方の負担を軽減し、生活をよ豊かにすることです。
医療現場のバーンアウトを乗り越えるためのテクノロジー
最新のヘルスケアテクノロジーは、医療提供者が患者にケアを提供する方法そのものを大きく変革しています。深刻化する燃え尽きや人材不足の現状を踏まえると、デジタルソリューションに求められる最優先事項は、医療従事者と患者双方の負担を軽減することです。包括的でエンドツーエンドに対応したテクノロジーツールキットは、限られたリソースの中で、ますます高まる医療現場のニーズに応える最も迅速かつ効果的な手段となります。
医療機関が、自分たちの業界特有のニーズに合わせて設計された包括的な「基幹ソリューション」にデジタルリソースを集約すると、それは将来の成長の大部分を支える基盤への投資になります。テクノロジーが日々の業務により深く組み込まれていくにつれ、パフォーマンスの向上は、技術ツールの最適化と同義になっていきます。適切なノーコードの基幹ソリューションを導入すれば、組織は今後のデジタルトランスフォーメーションを支える強固な土台を現在も、そして将来にわたって持つことができます。